Poszt-Covid-betegek rehabilitációs lehetőségei: újabb hospitalizáció nélküli program
Poszt-Covid-szindrómban – a gyógyszeres kezelés mellett – elengedhetetlen terápiás beavatkozás a komplex pulmonológiai rehabilitáció.
A koronavírus-2 (SARS-CoV-2) egy új koronavírus, amelyet 2019-ben észleltek először, és döntően súlyos légzőszervi manifesztációjú koronavírus-betegséget (Covid–19) okoz.
A koronavírus-járvány rávilágított arra, hogy egy vírus miként terheli túl még a gazdaságilag magasan fejlett országok egészségügyi rendszereit is. A Covid–19-fertőzésen átesett betegek közül sokan számolnak be a felépülés után visszamaradó tünetekről, amit poszt-Covid-szindrómának nevezünk. Ilyen tünetek például a tartósan fennálló köhögés, fulladás, mellkasi fájdalom, fáradtság, fejfájás és egyéb szervi tünetek.
A gyógyszeres kezelés mellett elengedhetetlen terápiás beavatkozás a komplex pulmonológiairehabilitáció. A rehabilitáció hatására javul a betegek életminősége, csökken a nehézlégzés, javul a terhelhetőség.
A Covid–19 influenzaszerű légúti fertőzés formájában jelentkezik, lázzal, köhögéssel, fáradtsággal, légúti váladékképződéssel és/vagy légszomjjal. A tünetek széles spektrumon mozoghatnak, a tünetmentes fertőzéstől az enyhe felső légúti megbetegedésen át a súlyos vírusos tüdőgyulladásig, azonban légzési elégtelenség is kialakulhat, és végső esetben halálos kimenetelű is lehet.
A betegségen átesettek jelentős része tünetmentes vagy enyhe tüneteik vannak, és nem is kerülnek kórházba. Kisebb arányban, mégis jelentős számban szenvednek tartós egészségkárosodást, visszamaradó, különböző mértékű és különböző szervi, kiemelten légzőszervi károsodást.
A Covid–19 fázisai
A Covid–19 három fázisra osztható: az akut Covid–19-re, a tünetek kialakulását követően két héttel induló posztakut hiperinflammációs betegségre (többszervi gyulladásos szindróma), illetve a tünetek kezdete után négy héten túl elhúzódó, késői maradványtünetekre, károsodásokra. Az utóbbit nevezzük poszt-Covid-szindrómának is.
A poszt- vagy long-Covid-szindróma klinikai képének összetettsége különös kihívások elé állítja az orvosokat (1). Interdiszciplináris koncepciókra van szükség, amelyek minden tünetet figyelembe vesznek és tervezett utógondozást biztosítanak.
Poszt-Covid-szindrómás betegek gondozási protokollja
„A Covid–19-vírusfertőzésen átesett – és visszamaradó károsodásokat szenvedő – poszt-Covid-szindrómás betegek gondozási protokollja” részletesen bemutatja a magyar tüdőgyógyászati szakrendelőkre és tüdőgondozókra, a pulmonológiai hálózatra épülő utógondozást, az ajánlott kontrollvizsgálatok egységes rendjét, az ambuláns rehabilitációs ellátást és egy telemedicinális távfelügyeleti programot (2).
A Covid–19 szövődményei
A betegség lefolyása nagy variabilitást mutat, a víruspneumónia maradandó károsodásokat okozhat az intersticiumban és az alveoláris kapillárisokban, ennek következtében csökkenhet a tüdő tágulási képessége és az alveoláris gázcsere.
A Covid–19 leggyakoribb szövődménye a légzési elégtelenség, súlyos esetben többszervi károsodás jelenhet meg: vesekárosodás, májkárosodás, szívkárosodás. Ennek megfelelően a gyógyult betegek egy részénél az alábbi panaszok jelentkezhetnek:
- károsodott tüdőfunkció,
- nehézlégzés, légszomj,
- súlyos izomgyengeség,
- ízületi merevség,
- fáradtság,
- korlátozott mobilitás és a napi feladatok elvégzésére való képesség csökkenése,
- delírium és egyéb kognitív károsodások,
- nyelési és kommunikációs nehézség,
- mentális egészség zavara és pszichoszociális támogatási igények léphetnek fel.
„Postintensive care syndrome”
A súlyos állapotot a hosszas intenzív ellátást, lélegeztetést túlélő betegek egy részénél, így a Covid–19-fertőzött betegek esetében is egy komplex tünetegyüttes, a „postintensive care syndrome” alakulhat ki, amely fizikai, mentális és kognitív tüneteket foglal magában.
A tünetek már az intenzív osztályos kezelés ideje alatt kialakulhatnak, azonban felismerésük nem mindig könnyű a beteg szedált állapota, encephalopathia, delírium okozta csökkent együttműködési készsége miatt.
Előfordulhat, hogy csak a kórházból való elbocsátást követően észlelik. Mindezek miatt a tünetegyüttes lehetőség szerinti megelőzése, időben való felismerése és a komplex rehabilitáció mielőbbi elkezdése szükséges (3).
A Covid–19 új kihívást hozott a rehabilitáció számára, amely intenzív és fekvőbetegosztályokon már elkezdődik, majd poszt-Covid-tünetek miatt fekvőbeteg-, nappali kórházi, ambuláns és otthoni rehabilitációban is folytatódhat.
A betegek észlelését követően a szakorvosok javaslatára az adott szakterületnek megfelelő rehabilitációs konzílium javasolt (légzőszervi rehabilitáció, kardiológiai rehabilitáció stb.). A rehabilitációs konzílium javaslatot tesz a szakterületnek megfelelő rehabilitációs kezelésekre és kezelési programra.
Légzőszervi rehabilitáció
A légzőszervi rehabilitáció egyénre szabottan minden tünetes poszt-Covid-beteg számára javasolt, megfelelően képzett szakemberek bevonásával.
A rehabilitáció alkalmazásával a betegek életminősége javul, a tünetek csökkennek, és a betegek visszatérhetnek a megszokott életvitelükhöz.
A poszt-Covid-tünetek között a legnagyobb gyakorisággal a légzőszervi-mellkasi tünetek fordulnak elő (károsodott tüdőfunkció, nehézlégzés, légszomj, mellkasi fájdalom, köhögés, váladékürítési nehézség, köpetürítés problémái, izomgyengeség). Ez is kiemeli a követés, a gondozás, a légzőszervi rehabilitáció fontosságát.
Covid-fertőzés utáni összetett tünetegyüttes
A légzőszervi tüneteken kívül előfordulhat tartós fáradtság, alacsony terhelhetőség, ritmuszavarok, szapora szívverés, indok nélküli fogyás, lehetnek idegrendszeri tünetek (memóriazavarok, tanulási nehézségek, alvászavarok), hormonális változások, egyéb mozgásszervi, pszichiátriai, emésztőrendszeri, fül-orr-gégészeti vagy bőrgyógyászati problémák.
A poszt-Covid-kivizsgálás és korai diagnózis, gyógyszeres és rehabilitációs beavatkozás rendkívül fontos, a betegek életminősége javul, a tünetek kezelhetők, csökkennek, és a betegek visszatérhetnek a megszokott életvitelükhöz, és a munka világába.
A Covid-fertőzés után jelentkező összetett tünetegyüttes dominálóan légszomj, erős fáradékonyság, heves szívverés érzése, alvászavar, kognitív diszfunkció, szédülékenység, perzisztáló ízlelés- és szaglászavar vagy -vesztés a legjellemzőbb.
A poszt-Covid-szindróma tüdőérintettségére utalnak a legfontosabb tünetek, így a perzisztáló nehézlégzés, a mellkasi fájdalom, köhögés, váladékürítési nehézség.
Az első eredmények a pulmonológiai rehabilitáció terén már nagyon reménykeltők poszt-Covid-szindróma esetén, a javulás minden tekintetben szignifikáns és bizonyítékot szolgáltat a tüdőgyógyászati rehabilitáció fontosságára (4, 5).
Komplex kezelés
A komplex kezelés legfontosabb elemei a légzőtorna, légzőizomtréning, terheléses tréning, a fizioterápia, az expektoráltatás, az oktatás, a dietetikai tanácsadás, a pszichológiai és szociális támogatás, valamint a roborálás.
A légzési rehabilitáció az alábbi kritériumok mindegyikének teljesülése esetén kezdhető meg:
Légzőrendszer:
- SpO2 >90%, légzésszám
Szív és érrendszer:
- Szisztolés vérnyomás >90 és
- Pulzusszám >40 és <100/perc
- Aritmia vagy myocardialis ischaemia hiánya
- Új instabil mélyvénás trombózis és tüdőembólia hiánya
- Ismert aortastenosis kizáró körülmény
Egyéb:
- Végtag- és gerinctörések hiánya, súlyos mögöttes máj/vese betegség vagy új, fokozatosan súlyosbodó máj/vese károsodás hiánya, aktív vérzés hiánya, hőmérséklet <38,5 oC
A légzési rehabilitáció során alkalmazott beavatkozások, tevékenységek
- Testedzés: a fizikai edzés megkezdése előtt vérgázelemzést kell végezni nyugalomban és stressz alatt. Edzés közben mérni kell az oxigéntelítettséget, és szükség esetén oxigént kell adni.
- Állóképességi edzés: a fizikai korlátok súlyosságától függően az állóképességi edzések különféle formái használhatók, például kerékpár-ergométer, gyalogos edzés vagy lassú kocogás. Az állóképességi tréning javítja a szív-tüdő terhelhetőségét, a légzőizom-funkciót és az életminőséget. Ha elviselhető, akkor először legfeljebb 10 perces időtartammal kezdje, hogy ezt lehetőség szerint 20-30 percre növelje edzésenként. Az intenzitást az oxigenizációtól (SpO2-céltartomány: ≥88%) és a nehézlégzéstől függően kell beállítani. Erősen korlátozott betegek esetében a rövid, kb. 30 másodperces stresszfázisokkal 30 másodperces szünetekkel váltakozó intervallumedzés az állóképességi edzés egyik lehetséges formájának tűnik, hasonlóan a nagyon súlyos COPD-s betegekhez. Oxigén adása edzés közben szükséges a megerőltetési hypoxemia (oxigénhiány) esetén. Fontos, hogy minden technika között 30 perces pihenőket kell tartani.
- Erősítő tréning: edzés gumiszalaggal/kis súlyzóval/saját testsúllyal: értékes intézkedés a legfontosabb fő izomcsoportok helyi erősítő edzése, különösen a mozdulatlanságból eredő izomsorvadás és diszfunkció esetén. A megvalósítás hasonló a klasszikus erősítő edzési ajánlásokhoz, gyakorlatsorozatonként 3 sorozat 10-15 ismétléssel. A helyi izomfáradás elérése az edzéssorozat végén vagy az edzési ellenállás fokozatos növekedése kulcsfontosságú. Ez az erősítő edzési megközelítés bizonyítottan a betegség (Covid–19) utáni rehabilitált betegeknél jelentős erőnövekedéshez vezetett.
- Vibrációs tréning: izomgyengeségben szenvedő vagy immobilizációval összefüggő izomsorvadás utáni tüdőgyógyászati betegeknél kimutatható, hogy a speciális vibrációs edzés hatásos módszer az izomteljesítmény javítására. Ezenkívül a kezdeti adatok azt mutatják, hogy a vibrációs tréning az intenzív osztályon lévő betegeknél is biztonságosan elvégezhető, mind az intenzív osztály akut fázisában, mind a Covid utáni rehabilitációs szakaszban. Nem szabad azonban elfelejteni, hogy a Covid–19-betegek körülbelül 25%-ánál léptek fel olyan tromboembóliás szövődmények, amelyek az antikoaguláns kezelés ellenére is intenzív ellátást igényeltek. A lábvénás trombózis a vibrációs edzés ellenjavallata. Ebben a tekintetben a vibrációs tréning végrehajtása a Covid–19-betegeknél jelenleg egyéni klinikai döntés, amely mérlegeli az előnyöket és a kockázatokat.
- A passzív váladékürítési technikák, mint a gépi vibrálás, klopfolás segítik a váladék fellazulását, leválását és kiürítését a hörgőfalról. A gépi vibrálást a spontán légzés mellett használjuk, a klopfolást nyitott hangréssel történő kilégzés mellett.
- Az aktív ciklikus légzéstechnika hatékonyan eltávolítja a légúti váladékot és javítja a tüdőfunkciót. Ezek az aktív légtisztító technikák megtanulhatók, de megtanulásuk sok ismeretet, türelmet és tapasztalatot igényel.
- A váladék kiürítése elengedhetetlen feladat, melyre több lehetőség van: az inhalációs terápia alkalmazása különböző váladékeltávolítási technikák segítségével.
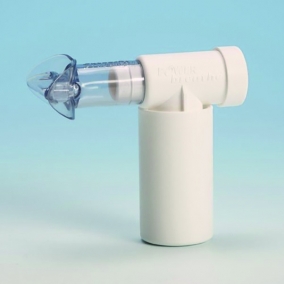
- A Shaker Deluxe Flutter (1. ábra) eszköz segíti a váladék kiürítését, addig kell használni, míg ki nem tisztul a hörgő. Használható már az intenzív osztályon is, gégemetszés esetében is egyirányú beszédszelep segítségével, valamint otthoni naponta többszöri alkalmazása is lehetséges.
- Légzési fizioterápia: A légzőizomtréning és a légúti fizioterápiás gyakorlatok (köhögés, rekeszizomedzés, ajakfékes kilégzés, nyújtó gyakorlatok) hatásának vizsgálatai során a Covid–19 utáni betegeknél a 6 perces séta teszttávja, a tüdőfunkció, a gázcsere és az életminőség szignifikáns javulása volt tapasztalható. E tekintetben a légúti fizioterápiás technikák és a légzőizomedzés végrehajtása javasolt a Covid–19-betegek számára.
- Rekeszizomedzés: Mély, lassú légzés alkalmazásánál a belégzés közben a betegeknek meg kell próbálnia aktívan mozgatni a rekeszizmát. A légzésnek a lehető legmélyebbnek és leglassabbnak kell lennie, elkerülve a felületes és gyors légzés miatti hatékonyságcsökkenést. A rekesztorna többféle testhelyzetben végezhető, kihasználható a gravitáció a rekeszizom munkájának könnyítésére vagy nehezítésére.
A mellkas, a vállak és a gerinc mozgásával összekötött légzőgyakorlatok növelik a tüdők működését és tágulását, a légút tisztulását, elősegítik a szervezet oxigénellátását. A kilégzés mindig hosszan, szájon át történik, a mély belégzés pedig orron keresztül. A mély-lassú belégzés közben a beteg kitárja mellkasát és vállát, kilégzéskor alaphelyzetbe helyezi azokat. A légzőtorna hozzájárul a helyes testtartás eléréséhez, tovább javítva ezzel a légzés hatásfokát.
- További esetleges beavatkozások
- Oxigénterápia: az oxigénszükségletet a hosszú távú oxigénterápia jelenlegi irányelvei szerint kell tesztelni. Az oxigénellátást különféle helyzetekben (pihenés, stressz és éjszaka) kell ellenőrizni. Gázcserezavar észlelése esetén például 6 perces sétateszt vagy terhelési vérgázelemzés végezhető az oxigénszükséglet titrálására edzés közben. A rehabilitációs osztályról való elbocsátást követően ismételten ellenőrizni kell az O2-szükségletet, esetenként O2-felírásra és képzésre is szükség lehet. 3 hónap elteltével el kell végezni az O2-szükséglet újraértékelését. A Covid–19-beteg oxigénszükségletét pulzoximeterrel is mérhetjük (WHO-ajánlás), amelyet a beteg az otthonában is tud használni. A nemzetközi gyakorlatban legelterjedtebb és a hazai gyakorlatban a legkedvezőbb fajlagos költségű oxigénforrás az oxigénkoncentrátor (4. ábra).
- Noninvazív (NIV) lélegeztetés: azoknál a Covid–19 utáni betegeknél, akiknek korábban nem volt tüdőbetegségük, nem várható, hogy a rehabilitáció során továbbra is indokolt lesz a noninvazív lélegeztetés. Meglévő légzőizom-gyengeség esetén, különösen a COPD komorbiditásával összefüggésben, megfontolandó az NIV-terápia megkezdése. Ezt lehetőleg éjszakai alkalmazásként végezzük, esetleg nappal is, a páciens hatékonyságától és preferenciáitól függően orr- vagy száj-orr maszkon keresztül biztosítva. A lélegeztetés indikációját 6 hét elteltével újra ellenőrizni kell (6).
Mikor kell abbahagyni a légzési rehabilitációt?
Ha a rehabilitáció során a következő állapotok egyike kialakul, akkor a légzési rehabilitációt abba kell hagyni:
- dyspnoe-index: Borg dyspnoe-pontszám >3 (összesített pontszám: 10 pont),
- mellkasi szorítás, légszomj, szédülés, fejfájás, homályos látás, szívdobogásérzés, bőséges izzadás és egyensúlyzavar; súlyosbodó fáradtság,
- egyéb állapotok, amelyek egyes gyakorlatokat kizárnak,
- hőmérséklet (>37,2 oC).
A hospitalizáció nélküli rehabilitációs program célkitűzése
Az általunk kidolgozott program fő célkitűzése, hogy a Covid–19-megbetegedésen átesett betegek számára a komplex gondozás révén újabb hospitalizáció nélkül, ambuláns módon, részben otthoni keretek között adjon lehetőséget a rehabilitáció és a gyógyászati segédeszközökkel támogatott utánkövetés segítségével a teljes gyógyuláshoz.
Tekintettel a poszt-Covid-szindrómás betegek nagy számára, fontos a jelenlegi, jól működő fekvőbeteg-légzőszervi rehabilitáció mellett az ambuláns rehabilitáció kiterjesztése is (7, 8, 9).
Irodalom
- Szekanecz Z, Vályi-Nagy I. Posztakut Covid–19-szindróma. Orv Hetil 2021;162:1067–1078.
- Bogos K, Temesi G, Kerpel-Fronius A, et al. A Covid–19-vírusfertőzésen átesett – és visszamaradó károsodásokat szenvedő – poszt-Covid-szindrómás betegek gondozási protokollja. Budapest, 2021.
- Varga JT, Madurka I, Boros E, et al. Covid–19-betegek komplex rehabilitációja. Rehabilitáció 2021;31(2):36–61.
- Liu K, Zhang W, Xang Y, et al. Respiratory rehabilitation in elderly patients with Covid–19: randomized controlled study. Complement Ther Clin. Pract. 2020;39:101166.
- Cheng YY, Chen CM, Huang WC, et al. Rehabilitation programs for patients with Corona Virus Disease 2019: consensus statements of Taiwan Academy of Cardiovascular and Pulmonary Rehabilitation J. Formos Med Assoc 2021;120:83–92.
- Kerti M, Zaletnyik Z. Poszt-Covid ambuláns, tüdőgondozói rehabilitációhoz kapcsolódó gyógytorna-fizioterápia. OKPI Fizioterápia Osztály, Budapest.
- Varga JT, Szilasi M. A pulmonológiai rehabilitáció kézikönyve. SpringMed Kiadó, Budapest, 2018.
- Fekete M, Szarvas Zs, Farkas PV, et al. Ambuláns rehabilitációs programok Covid–19-betegek számára. Orv Hetil 2021;162(42):1671–1677.
- Szilasi M, Varga JT. Az ambuláns tüdőgyógyászati rehabilitáció fejlesztése Magyarországon – finanszírozási szempontok. Med Thor 2020;73(3):180–184.