Praxisközösségi modellprogramok tapasztalatai és aktualitása
Kiemelt aktualitást élvez, hogy a magyar háziorvos társadalom világos képet kaphasson a modellváltásban rejlő kivételes lehetőségekről.
Összefoglaló
A magyar egészségügyi alapellátás fejlesztésének alappillérjeként tartják számon a praxisközösségi együttműködési formát – jogosan –, hiszen a praxisközösségi pilot programok 8 éves tapasztalatára tudunk alapozni, eredményeket felmutatni, tanulságokat elemezni. A praxisközösség gyakorlati definíciójaként megfogalmazható, hogy a hagyományos – egy praxisban egy szakorvos egy ápoló, illetve különálló védőnői szolgálat – típusú működési modell népegészségügyi és más egészségügyi szakemberekkel kibővülve népegészségügyi fókuszú, prevenciós szemléletű programot valósít meg. A programok sikerességének záloga – az eddigi tapasztalatok alapján – egyrészt az, hogy a háziorvosok számára a csatlakozás szakmailag inspiráló és önkéntes, másrészt, hogy a lakosság számára hiánypótló többletszolgáltatások nyújtását teszi lehetővé háziorvosi irányítás alatt, multidisztciplináris csapatmunka keretében.
Fontos leszögezni, hogy a praxisközösségi szervezeti forma önmagában nem oldja meg a betöltetlen praxisok problémáját, hisz célzott többletszolgáltatások nyújtása érdekében jön létre. A szakképzett orvos nem pótolható, munkája csak részben tehermentesíthető korszerű ellátásszervezési megoldásokkal, amihez a praxisközösség szervezet keretet adhat. A háziorvosok és házi gyermekorvosok többletfeladatai azonban rohamosan szaporodnak a növekvő fertőző és a krónikus nem-fertőző, civilizációs betegségek alapellátási terhei miatt, és várhatóan a praxisközösségi team orvos szakmai irányítási feladatai révén is. Mindezekre tekintettel kiemelt aktualitást élvez, hogy a magyar háziorvos társadalom világos képet kaphasson a praxisközösségi szervezeti működés módjáról, céljairól, az állam által biztosított műkési keretekről, és a modellváltásban rejlő kivételes lehetőségekről. Utóbbi ismertetését szolgálja jelen összefoglaló.(A megfelelő számú, képzett szakorvos biztosítása és a betöltetlenné váló háziorvosi szolgálatok sorsának rendezése külön módszeres megközelítést igényel, nem képezi jelen összefoglaló tárgyát.)
Praxisközösségi pályázatok Magyarországon
A Svájci Hozzájárulás keretében 2012-ben SH8/1 kódszámon alakult meg az első 4 praxisközösség hazánkban 6-6 összesen 24 háziorvosi praxist magába foglalva az Észak-Magyarországi és Észak Alföldi régió hátrányos helyzetű településein, mely svájci alapellátási modellkísérletként vált ismertté. Gondos módszertani megalapozottsággal és szoros tudományos monitoring rendszerrel, preventív népegészségügyi fókusszal 2012-2017. között működött. Eredményeit számos helyen publikálták, evidenciái megtekinthetőek http://semmelweis.hu/emk honlapon. A Svájci modellkísérletben alkalmazott praxisközösségi módszertanra alapozva uniós támogatással 2018-ban az EFOP-1.8.2.-17 azonosító számú projekt keretében 45 praxisközösség, 2019-ben a VEKOP-7.2.3.-17 pályázat keretében pedig 6 praxisközösség kezdte meg működését, közel 600 ezer főt ellátó területen, 128 településen. Egészségi állapot felmérés (ld. máshol: EÁF), egyéni és csoportos gyógytorna-, dietetikai, szakpszichológiai és egyéb többletszolgáltatások, színtérprogramok valósultak meg. A program keretében sikeres tapasztalat gyűlt össze a diplomás körzeti ápolók (ld. máshol: advanced practice nurse-ok, APN-ek) szakmai bevonására vonatkozóan, valamint evidencia alapú eszközös vizsgálatok (pl. ABPM, telemedicinális spirometria, BKI-mérés) rendszeres végzése történt hiánypótló preventív és definitív ellátások biztosításához. Működésüket támogatta, koordinálta a Praxisközösségi Módszertani Központ, mely az EFOP 1.8.0. -VEKOP 17. az „Egészségügyi ellátórendszer szakmai módszertani fejlesztése” elnevezésű projekt keretében, amelynek gazdája Nemzeti Népegészségügyi Központ (NNK). Az uniós standard pályázatok nyerteseiként felállt praxisközösségek -konferencia beszámolók alapján- 2019. év végéig 81 ezer fő számára komplex egészségi állapot felmérést, 65 ezer főnek prevenciós rendelést, 72 ezer fő számára pedig programszerű egyéni és csoportos gyógytorna, dietetikai, szakpszichológiai és egyéb preventív szolgáltatásokat nyújtottak. A praxisközösségek minimum 20 – maximum 24 hónapig működhettek, napjainkra pár kivételtől eltekintve zártak. A kormánytámogatással létrejött ún „Három generációval az egészségért” programok I. és II. köre lett a praxisközösségi programok harmadik hulláma, amely 2019-2021. időszakára terjed ki. Az I. körben 79, míg a II. körben 64 konzorciumi praxisközösség, összesen 143 konzorcium alakult. Ezzel a kormányzati programok mintegy 700 háziorvosi praxist foglaltak magukba. 2021 januárjától a három generációs pályázók közül az első ütemben nyertesek lehetőséget kaptak projektjük pár hónappal történő meghosszabbítására. A három generációs programokban a korábbi modellekhez képest lazább praxisközösségi szervezetek alakultak, és a fókusz népegészségügyi jelentőségű krónikus betegségek célzott kérdőíves és eszközös szűrési- gondozási tevékenységei kerültek fókuszba. A programok erőssége az evidence-based klinikai szemléletmód, amelynek köszönhetően célzott orvos-technikai eszközök beszerzési lehetősége valósulhatott meg szakellátói együttműködésben, javítva az integrált működést az alap és járóbeteg ellátási szintek között. A korábbi EU-s támogatású projektekhez képest az államilag támogatott háziorvosi konzorciumok megalakítását a nagyobb helyi szakmai önállóság, diplomás ápolók preferált szerepe, szakellátási együttműködés, rugalmasabb költségvetési szabályok és kevesebb adminisztrációs kötelem jellemzi. Fontos megjegyezni, hogy minden modellkísérlet gazdag szakmai tanulsággal bír, amelyek erősségeit egymással ötvözve és kiterjesztve megteremthetik a magyar egészségügyi ellátórendszer sikeres struktúraváltásának alapját.
Becsléseink szerint 2021. év elején még 100 Praxisközösség működhet a két konstrukcióban, átlagosan 6 praxissal számolva mintegy 600 körzetet érintően, mely a praktizáló háziorvosok arányát tekintve meghaladja a 10%-ot, tehát a továbblépés szakmai bázisa rendelkezésre áll. Kulcskérdés jelenleg a szakmai társadalom számára, hogy a modellkísérletek gyengeségeinek és erősségeinek ismerete mennyire kerül számításba az új állami keretek kialakításakor.
Táblázat: A praxisközösségi pályázati programok összehasonlítása
|
|
Svájci -Magyar Modellprogram |
Uniós „EFOP-VEKOP” Program |
Állami „3 generációs” program I. és II. ütem |
|
Támogató |
Svájci alap |
EU |
Nemzeti forrás |
|
Támogatás mértéke praxisközösségenként/ hó és futamidő |
Projekt keretösszeg:3,6 Mrd Ft – 4 praxisközösség (továbbiakban: PK) 4.090.909 Ft/hó, a keret tartalmazza módszertant és egyetemek költségét 4,5 év PK működés 2012-2020. |
Projekt keretösszeg: 7,6 Mrd – 52 db PK 6,68 millió Ft/hó/PK 20-24 hónap 2018-2020. Nagyrészük zárt. |
I. ütem: Keretösszeg: 3,6 Mrd - 79 db PK 5,9 millió Ft/hó/PK 12 hónap 2019.06.-2020. II. ütem: 5 Mrd – 65 db PK 2020 – jelenleg is működnek (COVID-19 miatt csúszások és szakmai program változások történtek) 6-6,5 millió Ft/hó/PK
|
|
Támogatott |
Központi NEFI |
Önkormányzat/ háziorvosok (továbbiakban: HO) konzorciuma – utófinanszírozás |
Önkormányzat/ Konzorcium gesztora – előfinanszírozás |
|
Pályázók köre |
Kiemelt pályázat |
Önkormányzat/HO konzorciuma |
Önkormányzat/HO konzorciuma |
|
Módszertani támogatás |
PK-n kívüli központi ernyőszervezet (Projekt Iroda egyetemekkel együttműködve) biztosítja |
EFOP-VEKOP 1.8.0. B.II. pályázati konstrukció részeként létrehozott Praxisközösségi Módszertani Központ, amely 2020. szeptember 30-án zárt |
A kardiovaszkuláris (továbbiakban: CV) szűrési fókusz miatt a Gottsegen György Országos Kardiológiai Intézet (GOKI) erre a célra alapult módszertani központja biztosítja. |
|
Projekt-menedzsment |
PK-n kívül GYEMSZI-ÁEEK |
PK-n belül kötelező |
PK-n belül nem kötelező |
|
Előírt lakosságszám |
A hátrányos helyzetű régiókban működő körzetek bejelentett lakosságának legalább 80 %-át kellett elérni, ami teljesült |
7-15 ezer fő/ PK (bejelentett felnőtt és gyermek lakosság meghatározott hányada) Lépcsős támogatás 110-150 millió |
Sikeres pályázatban vállaltak alapján, átlagosan 5 ezer fő körül, minimum 5 háziorvos/házi gyermekorvos részvételével. (felnőtt és gyermek lakosság) |
|
Bevonandó szakemberek |
Módszertan alapján meghatározott, kötelező. |
A kötelezően és az opcionálisan bevonandó szakemberek köre pontosan meghatározott. A praxisközösség vezető háziorvosa mellett kulcspozíció a népegészségügyi koordinátor (NK), aki diplomás ápoló és népegészségügyi szakember lehet. |
Gyógytornász, dietetikus, ápoló, szakellátó szakorvosának bevonása kiemelt jelentőségű a többi szakemberé opcionális, a z NK hiányzik! |
|
Egészségfejlesztési Irodákkal történő együttműködés |
nincs |
Kötelező |
Kötelező |
|
Szakellátással történő együttműködés |
Nincs – utólagos monitoring a továbbküldésekről |
Opcionális |
Támogatott a szakorvosok bevonása. Szakorvosi szolgáltatások vásárlásának lehetősége adott. Telemedicinális eszközök távkonzultációs alkalmazások preferálása. Szakellátással Integrált eljárásrend kidolgozása |
|
Indikátorok |
Módszertan szerint szigorúan meghatározott |
Előírtak, lakosságszám százalékában |
A saját szakmai tervükben vállalt esetszámokat kell teljesíteni. |
|
Feladatok |
EÁF – prevenciós rendelés (továbbiakban: PR)–rizikóstratifikáció –szakdolgozói egyéni és csoportos többletszolgáltatások – közösségi színtér programok |
EÁF – prevenciós rendelés – rizikóstratifikáció – szakdolgozói többletszolgáltatások |
CV szűrés – PR nincs – rizikóstratifikáció - többletszolgáltatás |
|
Szoftver támogatás |
Van. GYEMSZI – ÁEEK biztosította, a technikai megvalósíthatóság a projekt utolsó ütemére esett, háziorvosi software rendszerektől független maradt, jelentős többlet adminisztrációt jelentett |
Software szállítótól közbeszerzés útján egyedi módon volt megvalósítható, háziorvosi rendszerbe integrált megoldások |
Van. ÁEEK biztosítja, háziorvosi software rendszerektől független, jelentős többlet adminisztráció |
|
Külső szabályzók |
Közbeszerzés, szigorú adminisztráció |
Közbeszerzés, szigorú adminisztráció, uniós szabályozás ütközése KIVA adózással, a vállalkozásoktól idegen foglalkoztatási szabályok |
Közbeszerzés, a vállalkozásoktól idegen foglalkoztatási szabályok |
|
Belső szabályzók |
1. Ellátási rend 2. Többlet-szolgáltatások Nyújtásának Szabályzata 3. Fejlesztési és Működési Terv 4. Működési kéziköny – eljárásrend stb. |
Kötelező, előírt tartalom 1. Ellátási rend 2. Többlet- szolgáltatások nyújtásának 3. Szabályzata Fejlesztési és működési Terv |
1. Ellátási rend 2. Többlet- szolgáltatások Nyújtásának Szabályzata 3. Szakellátással integrált eljárásrend - |
A háziorvosi praxisközösségi működés jogi háttere
A modellprogramok szakmai ajánlásai alapján napjainkban égetően aktuális a praxisközösségek működését meghatározó kormányrendelet megalkotása. A praxisközösség és a csoportpraxis fogalmát a 2015. évi CXXIII. az egészségügyi alapellátásról szóló törvény 2. § (1) bekezdése tartalmazza:
a) praxisközösség: a háziorvosi, házi gyermekorvosi, alapellátást nyújtó fogorvosi, védőnői szolgáltatók feladatainak ellátására létrejött működési forma;
b) csoportpraxis: olyan együttműködési forma, amely keretében a háziorvosi, házi gyermekorvosi alapellátási feladatok mellett jogszabályban meghatározottak szerint a járóbeteg-szakellátás körébe tartozó egyes ellátások is nyújthatók.
A Törvény 1. § (1) bekezdése kimondja, hogy a praxisközösség, illetve a csoportpraxis elsősorban az egészségügyi alapellátáshoz tartozó megelőző ellátások hatékonyabb nyújtása érdekében jöhet létre. (2) bekezdésben leszögezi, hogy a praxisközösségek és csoportpraxisok kialakításának szempontjait a Kormány rendeletben állapítja meg. A kormányrendelet hiánya miatt a háziorvosok többsége számára riasztó lehet a praxisközösség kiterjesztésének híre, hiszen a szervezeti forma jogszabályban ezideig nem definiált!
Az Állami Egészségügyi Ellátó Központ (ÁEEK) által vezetett Egészségtudományi Fogalomtár értelmezésében:
A csoportpraxis az orvosi együttműködésnek olyan emelt szintű szervezeti formája, amely több szakterületet integrálva egy mikrotérség populációjának nyújt emelt szintű alapellátást. A csoportpraxisba integrált szakember (pl. gyermekgyógyász, szülész-nőgyógyász) nem nyújtja szakmájának a járóbeteg-ellátásban nyújtható teljes spektrumát, csupán a rutinellátásokat, a gondozást, a szűréseket végzi. Magyarországon a csoportpraxisnak egyelőre nincs meg a miniszteriális szintű részletes szabályozása, így a konkrétumok hiányában a közfinanszírozásban nem lehet ilyet létrehozni.
A közelmúlt történéseként ki kell emelni, hogy 2020. novemberében megjelent a 1848/2020. számú kormányhatározat, mely határozat arról rendelkezik, hogy 2021. december 31-i határidőre az emberi erőforrások miniszterének meg kell alkotnia a praxisközösségek és a házi gyermekorvosok csoportpraxisok jogi kereteit.
A praxisközösségei projektekben érdekelt háziorvosok, és a kiterjesztésben érintett valamennyi szakember várja a munkájukhoz szükséges jogi iránymutatást. Külön meg kell említeni, hogy a háziorvosi ellátás megerősítésében kiemelt jelentőségű diplomás körzeti ápolók nagyobb számú képzéséhez és foglalkoztatásához nem tudunk jelenleg közfinanszírozási háttérről. A már végzett, kis létszámú, értékes szakember sem nem tud egyelőre ebben a munkakörben elhelyezkedni. Szakmai konferenciák beszámolói alapján a jogi és működési keretek bevezetésében nagy segítséget jelenthet, az eddig összegyűlt praxisközösségi tapasztalatok alapján, az EFOP-VEKOP 1.8.0./B komponens keretében -Szakmai Konzultációs Testület bevonásával- kidolgozott, a praxisközösségek működését szabályozó kormányrendelet tervezet, a modern háziorvosi alapellátás hatásköri listája és kapcsolódó jogszabály tervezete, valamint a kiterjesztett alapellátás új ösztönző – finanszírozási rendszerének javaslata.
Nem kell több pilot – praxisközösségi működés megalapozott implementációja szükséges a tapasztalatok alapján
Egy biztosan állítható a praxisközösségi együttműködést illetően: elérkezett az idő, hogy túlhaladhatjuk a pilot szerinti működést és kiszámíthatóbb keretek között a praxisközösségi szakmai munka egészségügyi ellátórendszerbe történő integrálásával valódi, eredményes, hatékony és napjaink klinikai szakmai irányelveinek megfelelő, széles felhatalmazású (kapuőri funkciót betöltő, az elkerülhető kórházi ellátásokat kiváltó) háziorvosi szolgáltatási rendszer jöjjön létre az új szervezeti keretek feltételeinek biztosításával.
Ábra: Praxisközösségi programok működési nehézségei
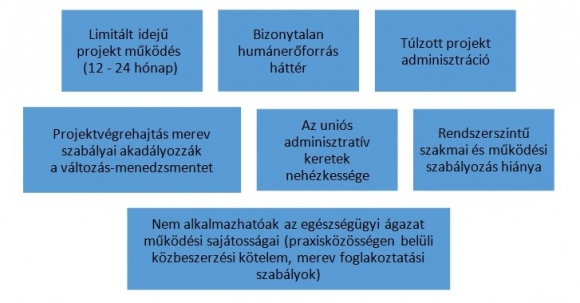
Javaslataink a praxisközösségi együttműködés elősegítése és országos kiterjesztése érdekében:
⮚ Sürgető megteremteni a folyamatos, standard működés jogi, szakmai irányítási és szervezeti feltételeit az infrastrukturális, finanszírozási feltételek következetes kialakítása mellett.
⮚ Fix és teljesítmény alapú kombinált normatív finanszírozási metódust szükséges bevezetni a többletfeladatok és a minőség elismerésével.
⮚ A modellkísérletek tapasztalatai alapján a praxisközösségeknek önállóan, háziorvos szakmai irányítása alatt javasolt működni
⮚ Az önkéntes belépés lehetőségének biztosítása javasolt - standardizált teljesítmény és minőségi indikátorok vállalása mentén.
⮚ A modern háziorvosi és praxisközösségi működést kiszolgáló épület és orvosi eszköz infrastruktúra kialakítása a működés alapfeltétele
⮚ Emellett biztosítani szükséges a praxisközösségi menedzsment forrásigényének fedezetét. Az általános projektmenedzsment funkciók mellett a praxiskoordinátori, szervezői tevékenységek nem nélkülözhetők a sikeres együttműködésben
⮚ A sikeres modellváltás érdekében javasolt meghagyni a működési formák szabadságát:
- Gesztor (egy cég) által létrehozott és működtetett praxisközösség;
- Konzorciumi megállapodás alapján működő praxisközösség;
- Praxisközösségi társaság, mint új vállalkozás létrehozása ebből a célból;
- Integrált praxisközösség (teljesen integrált háziorvosi és praxisközösségi ellátási szervezeti forma a praxisjogok megtartásával)
⮚ Szükség van egy országos és területi HR fejlesztési programra (feladathoz igazított és terület arányos létszám, kompetencia).
⮚ Elengedhetetlen a háziorvos mellett dolgozó ápolói létszám következetes és jelentős növelése, valamint kompetenciájuk erősítése (EÁF, gondozás, eszközös vizsgálatok, életmód prevenciós rendelés a nem szakorvosi kompetenciát igénylő feladatokra háziorvosi irányítás mellett)
⮚ A háziorvos hatáskörét és kompetenciáját szükséges tudatosan kiszélesíteni a preventív és a definitív ellátás irányok felé (licencek, emeltszintű jártasságok, klinikai szakképesítések használata klinikai evidenciák szerint és ellátási érdekek mentén).
⮚ Biztosítani szükséges a standard (evidence-based összetételű) multidiszciplináris team létrehozásának jogszabályi és finanszírozási hátterét.
⮚ Folyamatos monitoring szükséges, a klinikai, népegészségügyi, gazdasági evidenciák egyensúlyának megteremtése érdekében.
⮚ Mindezek érdekében országosan felhatalmazott, kompetens szakmai gazda kijelölése szükséges, aki képes folyamatosan valós kapcsolatot fenntartani egészségügyi szakmai szervezetekkel és az egészségügy területi szakmai szereplőivel. Mindebben kulcsfontosságú és javasolt a - szakmai szereplők által ismert és elfogadott- kollegiális vezetők felhatalmazása.
Felhasznált irodalom:
- Cseh Borbála: Háziorvosi praxisközösségek szabályozási kérdései és együttműködések a szakellátókkal XXI. Országos Járóbeteg Szakellátási Konferencia és XVI. Országos Járóbeteg Szakdolgozói Konferencia 2019. szeptember 11.
- Dózsa Csaba: A magyarországi egészségügyi alapellátási praxisközösségi modell szervezési és projektmenedzsmenti feladatai CSAKOSZ konferencia Győr, 2020.02.29.
- Dr. Dózsa Katalin Mária: Milyen többletszolgáltatások beillesztése javasolt a praxisközösségi tapasztalatok alapján? Háziorvosok Online Szervezetének III. Országos Konferenciája 2020. Október 15-18.
- Dr. Dózsa Katalin Mária, Dr. Sinkó Eszter, Dr. Gaál Péter: Háziorvosi alapellátás, hogyan tovább? Interdiszciplináris Magyar Egészségügy, XVI. évfolyam, 2017. / 6. szám, 7-16. old.
- Népegészségügy 2017. vol. 95. No1. The experiences and future of the primary care development. The concept of the Primary Care Development Programme. Teljes lapszám 1-99. oldal. (see attachment).
- Bóta Ákos, Dózsa Katalin Mária, Szabóné Gombkötő Éva: Mit nyújtanak a praxisközösségek, és kinek? Betekintés az alapellátás jövőjébe a praxisközösségek által nyújtott szolgáltatások forgalmi adatain keresztül. (Semmelweis Egyetem Egészségügyi Közszolgálati Kar Egészségügyi Menedzserképző Központ, IME szerkesztőség) Interdiszciplináris Magyar Egészségügy (IME) Évfolyam: XVI. évfolyam, Lapszám: 2017. / 6, pages 17-23.
- Dózsa Csaba, Cseh Borbála: The improving Group Practice model
in project management aspects in Hungary. Poster and presentation, In EFPC Congress, Paris-Nanterre, 2019. 28-29 September. - 2015. évi CXXIII. törvény az egészségügyi alapellátásról
- 1848/2020. számú kormányhatározat
a szerző cikkei
Dózsa Csaba, egészségügyi közgazdász, egyetemi docens, Miskolci Egyetem Egészségügyi Kar
a szerző cikkei
Dózsa Katalin, háziorvos, diabetológus, a Semmelweis Egyetem Egészségügyi Menedzserképző Központ tudományos munkatársa
a szerző cikkei



