Együttműködtetés
Ügyesebb antibiotikum-használat
A genetikai transzfer megakadályozása, procalcitoninszintmérés, mikrogömböcskék és betegoktatás – a hatékony antibiotikus kezelésben, az egyre fenyegetőbb méretű antibiotikum-rezisztencia csökkentésében a kutatás-fejlesztés, az orvos és a páciens szerepe egyaránt fontos.
A kutatás az új gyógyszer-támadáspontok megtalálása mellett mindinkább vadonatúj mechanizmusok feltérképezésére összpontosít; így például próbálják megtalálni az antibiotikum-rezisztenciát baktériumok között átadó genetikai transzfer gátlásának módját, vagy gének bejuttatásával felesleges fehérjék termelésére késztetni a kórokozókat, hogy ne jusson energiájuk szaporodni.
Gyors diagnózis
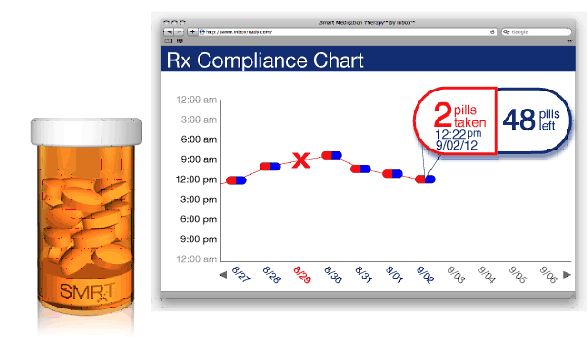
Az orvos közreműködése többek között azzal javítható, ha olyan diagnosztikai eszközöket adunk a kezébe, amelyek lehetővé teszik az alapellátásban dolgozók számára annak gyors eldöntését, hogy a páciens panaszait virális vagy bakteriális fertőzés okozza- e. A European Respiratory Journal-ban február 25-én megjelent közlemény szerint a bakteriális infekció egy markerének, a procalcitoninnak a kimutatási lehetősége 40 százalékkal csökkenti a körzeti orvosok antibiotikum-rendelését felső és alsó légúti gyulladásos panaszokkal érkező betegeik számára. A procalcitonin normális esetben csak a pajzsmirigyben termelődik és rögtön átalakul calcitoninná, a véráramban nem jelenik meg. Bakteriális fertőzés esetén – vírus-infekció során nem – a megtámadott sejtekben termelődő procalcitonin 3 órán belül felbukkan a vérben, és egy egyszerű teszttel kimutatható. Mint a kutatást vezető Tobias Welte, a Hannoveri Orvosegyetem légzési zavarokkal foglalkozó tanszékének vezetője megjegyzi: az így elért alacsonyabb antibiotikum- használat nem rontja a páciensek gyógyulási eredményeit. A beteg terápiahűségének fokozása szintén hozzájárul a megfelelő antibiotikum-használathoz, ezáltal a terápiás cél eléréséhez és ahhoz, hogy elkerüljük a baktériumok ellenálló képességének felesleges fokozódását. Az adherenciát leginkább a jó orvos-beteg viszony növeli, ezen belül a páciens-edukáció, valamint azok a gyógyszerészeti technológiák, amelyek megkönnyítik, hogy a beteg pontosan betartsa az orvosi utasításokat. A Journal of Patient Preference and Adherence című szaklapban megjelent kérdőíves vizsgálat tanúsága alapján (Frank Filipetto és munkatársai) a betegek 90 százaléka hiszi azt, hogy bakteriális fertőzésben szenved, ha sárga színű orrváladékozást tapasztal vagy köpete sárga színű. Ha azonban az orvos nem rendel a számára antibiotikumot, és ennek okait kimerítően elmagyarázza, a betegek 95 százaléka távozik elégedetten, még akkor is, ha eredetileg azzal a céllal érkezett, hogy antibiotikumot írasson fel.
Elkötelező nyilatkozat
Ugyanakkor ha antibiotikumra van szükség, azt megfelelően kell szedni. A tanulmányok szerint az orvosok keveset tesznek a betegek együttműködésének javítása érdekében, holott az egyszerű eszközökkel is javítható, például érdemes szóbeli és írásbeli nyilatkozattal elkötelezni őket a terápiás javaslatok betartása mellett (Przemyslaw Kardas, J Antimicrob Chemother. 2002;49:897–903). A lengyel szerző összefoglaló cikkében áttekinti, milyen okok miatt szegik meg leggyakrabban a betegek a terápiás utasításokat és mi teszi könnyebbé a számukra az együttműködést az antibiotikus kezelés során. A legáltalánosabb hiba egy-egy adag bevételének az elfelejtése, illetve a későbbi bevétel, holott a folyamatosan megfelelő terápiás vérszint fenntartása döntő fontosságú. Előfordul a szükségesnél nagyobb dózis bevétele is, különösen a kezelés elején – sokan azt hiszik, hogy ha többet vesznek be, gyorsabban meggyógyulnak. A harmadik leggyakoribb eset a terápia túl korai abbahagyása, vagy mert a tünetek megszűntével azt hiszi a beteg, hogy nem kell már szednie a gyógyszert, vagy mert a mellékhatások riasztják el. Meglepő módon a compliance-t nem befolyásolja a páciens életkora, neme, családi állapota, kereseti viszonya, szociális helyzete, iskolázottsága, az azonban érthető, hogy leginkább az segíti elő az együttműködést, ha a szert csak naponta egyszer kell beszedni (ekkor a compliance 80 százalék körüli, napi kétszeri bevételnél 70, háromszori bevételnél 65, négyszerinél 50 százalék). Hasonlóan jobb az együttműködés, ha rövidebb ideig tart a terápia: míg a kezelés negyedik napján a tökéletesen együttműködő betegek aránya 44, a hatodik napon csupán 29 százalék. Ma már figyelembe vehetjük a betegeknek ezt a sajátosságát: a mikroszfératechnológia, az általában 10-30 mikrométeres gömböcskék alkalmazása hosszabb féléletidőt és ezzel ritkább adagolást biztosít, ráadásul kevesebb mellékhatással jár. Fontos az antibiotikum formája is: szirupot a betegek 82 százaléka hajlandó legalább négy napig szedni, míg tablettát csak 55 százalék.
Tájékozatlan európaiak
Az Európai Bizottság április 9-én, Brüsszelben kiadott jelentése szerint az unió lakosságának 53 százaléka – elsősorban a 15–24 éves fiatalok – osztják azt a tévhitet, hogy az antibiotikumok képesek elpusztítani a vírusokat. A legtöbben Svédországban (73 százalék), a legkevesebben Romániában (14 százalék) tudják, hogy a vírusok ellen az antibiotikumok nem hatékonyak. Magyarországon is átlag alatti, 27 százalékos az arány. Uniós átlagban 50 százalék alatt feleltek helyesen – nemmel – arra a kérdésre is, hogy megfázásra és náthára érdemes-e antibiotikumot szedni. A bizottság a vizsgálatból azt a következtetést szűrte le, hogy a témáról az eddiginél szélesebb körű tájékoztatásra van szükség az uniós tagországokban. Ennek érdekében közös kezdeményezéseket tesz majd az EU járványügyi központjával (ECDC) is.




