Evidence based medicina a gyakorlati betegellátásban
A mindennapi gyakorlatban hatalmas különbség van a rendelkezésre álló, illetve megismerhető ismeretanyag között. A napi döntések főképpen az egyéni tapasztalatokon, megszokásokon, a szakemberek véleményén és sokkal kevésbé a tudományos bizonyítékokon alapulnak.
Az időhiány, az elérhető eljárások, gyógyszerek, tápszerek és eszközök mennyisége lehetetlenné teszi, hogy valamennyi kérdéssel magunk részletesen foglalkozzunk. A betegek viszont egyre igényesebbek, tájékozottabbak és gyakran tesznek fel olyan kérdéseket a kezelésre és a prognózisra vonatkozóan, amire nem tudunk válaszolni. Többségüket ma már nem nyugtatja meg a „nagy mágus” szerepének lekezelő játéka. Hogy a bizalomvesztést elkerüljük, napi gyakorlatunkban használnunk kell a rendelkezésre álló legjobb bizonyítékokat, amit ötvözünk a felhalmozott tapasztalatunkkal, a patofiziológiai ismeretekkel, a betegek egyéni tulajdonságaival. A klinikai döntéseinkben figyelembe kell vennünk a tájékozott beteg igényeit is. Hiszen a cél a legjobb gyógyulás a legkisebb áldozat árán.
Evidence Based Medicine
A klinikus napi igényének kielégítésre fejlődött ki az Evidence Based Medicine (EBM), a statisztikailag igazolt, tudományos igényű bizonyítékokra épülő, szisztematikus, interdiszciplináris tudományág. Segítségével a jól megfogalmazott klinikai kérdésekre kaphatunk egyszerű és a gyakorlatba implementálható válaszokat.
Péládául mi a valószínűsége, hogy egy adott klinikai teszttel eldönthetjük a betegünk diagnózisát? Vagy melyik terápia a legcélravezetőbb a betegünk esetében? Ezek a válaszok nem egy-egy vagy néhány beteg diagnosztikájának vagy kezelésének szubjektív értékeléséből születik meg. Az EBM rendszerében legtöbbször már rendelkezésre állnak a leggyakoribb kérdésekre adott, szisztematikus elemzéseken alapuló válaszok. Ezek bizonyító ereje vagy éppen gyengesége jelenti a legnagyobb biztonságot az orvos és a beteg számára egyaránt.
Hogyan születnek meg ezek a bizonyítékok?
A legegyszerűbben a gyógyszerek példáján mutatható be a módszer. Egy betegség kezelésére választhatjuk „A" vagy „B" gyógyszert. Mindkét gyógyszerrel még a törzskönyvezés előtt, majd azt követően is történtek klinikai vizsgálatok. Ezek során meghatározott protokoll szerint, egy adott, lehetőleg homogén populációban a betegek egy részében „A" gyógyszert egy másik részében meg placebot alkalmaztak. A betegeket random sorolták az egyik vagy másik terápiás ágba és sem a kezelő személyzet, sem pedig a beteg nem tudta, hogy melyikbe tartozik.
Egy bizonyos időt követően az ágakat – megfelelő „kimosási” periódus után – felcserélhetik. Így meglehetősen objektíven lemérhető a gyógyszer hatékonysága, de biztonságossága is. PICO – populáció, intervencio, controll, outcome (kimenetel). Természetesen ez „B" gyógyszer esetében is hasonlóképpen megtörtént. Az így elkészült RCT-k (Randomizált Controllalt Trial) statisztikai analízisekkel összehasonlíthatóak. Az eredmények alapján megválaszolható a kérdés, hogy egy adott populációban „A" vagy „B" gyógyszeres terápia a hatékonyabb és/vagy biztonságosabb.
Mivel a vizsgálatok felépítése, kivitelezése, adatfeldolgozási módszertana, az eredmények szintézise és minősége, így bizonyító ereje is változó, ezért a statisztikai értékelések során ezt mindenképpen vizsgálni kell. A nem megfelelően kivitelezett vizsgálatok a torzítások elkerülés végett nem kerülnek be a statisztikai feldolgozásba, amit a kritikai észrevételekkel együtt megjegyeznek.
A bizonyítékok ereje alapján tehát van egy bizonyos hierarchia, melynek a csúcsán a több RCT alapján készült meta-analízisek és az alján pedig a szakértői vélemények állnak.
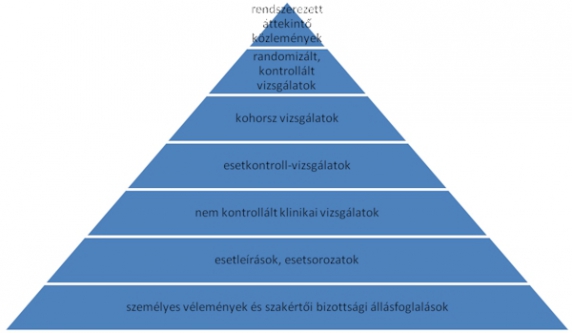
A bizonyítékok hierarchiája természetesen számszerűsíthető is és a belőlük készült ajánlások ereje is megadható.
A bizonyítékok szintjeinek fokozati besorolása
Fokozat Meghatározás
1++ Az eredmények olyan magas minőségű szisztematikus áttekintő közleményből vagy több randomizált, kontrollált vizsgálatból származnak, melyekben nagyon alacsony a szisztematikus torzítás lehetősége.
1+ Az eredmények olyan jól kivitelezett szisztematikus áttekintő közleményből vagy több randomizált, kontrollált vizsgálatból származnak, melyekben alacsony a szisztematikus torzítás lehetősége.
1– Az eredmények olyan magas minőségű szisztematikus áttekintő közleményből vagy több randomizált, kontrollált, vizsgálatból származnak, melyekben nagy a szisztematikus hiba lehetősége.
2++ Az eredmények jó minőségű kohorsz- vagy esetkontroll-vizsgálatok szisztematikus áttekintéséből vagy olyan jó minőségű kohorsz- vagy esetkontroll-vizsgálatokból származnak, melyekben nagyon alacsony a szisztematikus hiba és a zavaró hatások esélye, továbbá a bizonyítékok és következtetések közötti ok-okozati kapcsolat valószínűsége nagy.
2+ Az eredmények jól kivitelezett kohorsz- vagy esetkontroll-vizsgálatokból származnak, melyekben alacsony a szisztematikus hiba és zavaró hatások esélye, és a bizonyítékok és következtetések közötti ok-okozati kapcsolat valószínűsége közepes.
2– Az eredmények olyan kohorsz- és esetkontroll-vizsgálatokból származnak, melyekben nagy a szisztematikus hiba és zavaró hatások esélye, és a bizonyítékok és következtetések közötti kapcsolat nagy valószínűséggel nem okozati jellegű.
3 Az eredmények vizsgálati elrendezés nélküli megfigyelésből származnak (pl. esettanulmányok, esetsorozatok).
4 Az eredmények szakmai véleményen (szakmai kollégium, kutatócsoport, szakértő) alapulnak.
(Az Egészségügyi, Szociális és Családügyi Minisztérium (2004) dokumentuma alapján, módosítva.)
A meta-analízisek különböző adatbázisokban (pl. Cochrane Library, MEDLINE) található szisztematikus irodalmi áttekintések. A Cochrane Együttműködés szisztematikus irodalmi áttekintéseket tartalmazó adatbázisa (Cochrane Database of Systematic Reviews /CDSR/) szigorú módszertani és szerkesztési eljárással készül. Mivel a bizonyítékok ereje a fenti besorolás szerint változó, így a belőlük megfogalmazott ajánlások is különböző erősségűek.
A bizonyítékokon alapuló ajánlások (irányelvek) szintjei
„A” szintű ajánlás: Az ajánlások legalább egy 1++ fokozatú bizonyítéknak számító rendszerezett irodalmi áttekintésen alapulnak, és az egészségügyi ellátás adott helyzetére jól adaptálhatók; vagy legalább 1+ szintű bizonyítéknak számító, jól adaptálható, és egyértelműen hasonló hatást mutató vizsgálatokon alapulnak.
„B” szintű ajánlás: Az ajánlások legalább 2++ szintű bizonyítéknak számító, az egészségügyi ellátás adott helyzetére jól adaptálható és egyértelműen hasonló hatást mutató vizsgálatokon alapulnak; vagy 1++ és 1+ szintű, de az egészségügyi ellátás adott helyzetére csak fenntartásokkal alkalmazható bizonyítékokon alapulnak.
„C” szintű ajánlás: Az ajánlások legalább 2+ szintű bizonyítéknak számító, az egészségügyi ellátás adott helyzetére jól adaptálható és egyértelműen hasonló hatást mutató vizsgálatokon alapulnak; vagy 2++ szintű, de az egészségügyi ellátás adott helyzetére csak fenntartásokkal alkalmazható bizonyítékokon alapulnak.
„D” szintű ajánlás: Az ajánlások 3-4 szintű bizonyítékon; vagy 2+ szintű, de az egészségügyi ellátás adott helyzetére csak fenntartásokkal alkalmazható bizonyítékokon alapulnak.
(Az Egészségügyi, Szociális és Családügyi Minisztérium [2004] dokumentuma alapján, módosítva.)
A gyakorlatban az A és B szintű ajánlás tekinthető a legerősebbnek, amit mindenképpen figyelembe kell vennünk. A C és D szintű ajánlások mögött lévő bizonyítékok ereje szerény, csak akkor kövessük, ha az a saját tapasztalatainkkal és a beteg preferenciáival is egybecseng.
Az EBM által megfogalmazott ajánlások kizárólag szakmaiak és nem jelentenek semmiféle elkötelezettséget egyik vagy másik termék vagy eljárás, diagnosztikus módszer mellett. Azt jelentik, hogy a jelenleg rendelkezésre álló bizonyítékok szisztematikus analízise alapján ez vagy az a gyógyszer, eljárás, az adott populációban mennyire tekinthető hatékonynak, megbízhatónak. Amennyiben az újabb vizsgálatok alapján újabb eredmények keletkeznek, ezek módosíthatják az ajánlásokat, akár meg is fordíthatják azok irányát. Az ajánlások soha nem jelentenek kizárólagosságot sem, mert hasonló termékeknek vagy eljárásoknak lehetnek hasonló erejű bizonyítékai is. A bizonyítékok csak meghatározott termékre és adott populációra vonatkoznak. Hasonló termékekre vagy eljárásokra vagy másik populációra nem extrapolálhatóak.
Látható, hogy az ajánlások megfogalmazásában kizárólag a bizonyítékok ereje számít, így az EBM módszere objektív segítség a gyakorló orvos számára.
Az EBM széleskörű elterjedése a betegek érdeke, de védelmet jelent számunkra is, amikor ez szükséges. A bizonyíték nem csupán információ, amit egy másik információ egyszerűen felülír, beszerzése munka és időigényes, eredménye pedig nem lehet előre meghatározható.
Fontos, hogy pontosan megértsük, hogy mire használható és mire nem az EBM. Elkerülhetetlen, hogy az „evidence based medicine” elterjedése az „eminence based medicine” háttérbe szorulásával egyéni érdekeket is sértsen. Mindezek azonban eltörpülnek a módszer segítségével a beteg és az orvos számára egyaránt nyerhető biztonság és hatékonyság mellett.




